免疫系统由大量不同类型的细胞和蛋白质组成,其功能是区分正常和异常细胞组分,也就是区分“自身”和“非自身”。 例如,当一根刺扎在身体中时,免疫细胞能够识别这根刺为外来物体(即“非自身”)并攻击它。 那么对于侵入我们身体的细菌,病毒或其他生物体也是如此。 我们的免疫系统能够区分自身和非自身之间的细微差别,例如对癌细胞的识别。 癌细胞之所以能够被识别和攻击,是因为它们不同于正常的“自身”细胞。
免疫系统分为非特异性免疫固有免疫(又称固有免疫或先天免疫)和特异性免疫(又称适应免疫或获得性免疫),在某种程度上,这两种免疫相互涉及。1
以下部分描述了免疫系统的主要组成结构和基本功能:
了解更多有关癌症疫苗
先天免疫系统
先天免疫系统是人一生下来就具有的免疫系统,并且在人的一生中变化很小。这种免疫系统通过识别病原体的一般特征来保护机体。例如,皮肤的机械阻挡作用可以防止多种生物进入机体。先天免疫细胞能够识别病原体的一般特征,如细菌的细胞壁,但是这些细胞不能区分出不同类型的病原体。用军事类比,先天免疫系统就像使用同种导弹来射击不同目标,而不是针对不同种目标来使用不同种导弹。例如,巨噬细胞通过发现、进食、杀死不同类型的细菌来参与先天免疫应答。自然杀伤细胞(NK)是另一种免疫细胞,它能够消除被病毒或癌细胞感染的细胞。1
先天免疫系统由多种不同的成分组成。虽然先天免疫系统又称为“非特异性”免疫,但这个名称并不是十分准确。下图展示了先天免疫系统对特定类型的生物或非生物“入侵者”而作出的免疫反应。当一种生物或物质师徒侵入机体时,它必须要绕过一些物理和化学屏障。我们的皮肤像一个坚韧而灵活的盾牌,能够阻止多种入侵者。皮肤粘液是机体的第一道防线,包括口,鼻,肛门,阴道以及耳蜡,他们能够阻挡细菌,灰尘和其他颗粒。 机体分泌物如胃酸、唾液蛋白、泪液蛋白也可以提供屏障。 头发可以防止较大的生物触及皮肤。 如果侵入的生物或颗粒通过了这些屏障(例如一根刺),骨髓中会生成巨噬细胞和嗜中性粒细胞等来攻击外来物体。
下图展示了人体先天免疫系统的一些组成结构。

获得性免疫系统
获得性免疫系统(或特异性免疫、适应性免疫)是人体的第二道防线,当先天免疫反应不能够完全抵抗入侵的病原体时,获得性免疫系统就会被启动。 这两个免疫系统有点重叠作用。 例如,一些分泌如如泪液,即包含适应性免疫细胞产生的蛋白质,又包含先天免疫细胞产生的蛋白质。
适应性免疫是后天机体获得的免疫,并且在人的一生中会发生改变,因此也称为获得性免疫。 适应性免疫反应的细胞和蛋白对于侵入机体的病原体或异常细胞具有特异性。 这与先天免疫系统的广泛性识别作用相反。
像我们的免疫先天免疫系统一样,特异性免疫应答由几种不同类型的细胞和它们产生的蛋白质组成。适应性免疫应答的主要细胞在我们的骨髓中产生,随后在人体内的不同位置成熟。这些细胞可以在血液或淋巴系统中循环,或者定居在某种器官或组织中。 两种主要的免疫细胞大部分时间存在于淋巴系统中,因此被称为淋巴细胞,这两种免疫细胞被称为T细胞和B细胞。 获得性免疫系统的主要蛋白质组分是由B细胞产生的抗体。1
特异性免疫应答是一个活性系统,它具有四个突出的特征:
- 抗原的特异性-特异性免疫细胞和蛋白只能识别其他细胞表面上特定的蛋白质片段(肽),或识别溶解在体液中特定的蛋白质片段。
- 多样性-特异性免疫细胞和蛋白能够识别各种各样的肽链。 获得性免疫系统可以对大量的外来蛋白质做出应答。 人在一生中会遇到成千上万种不同的蛋白质和生物体,而获得性免疫系统能够针对每一种蛋白质和生物体产生对应的反应!
- 免疫记忆-获得性免疫应答的标志是:当机体遇到相同的抗原,则会更加快速地做出更加强烈的反应。免疫系统之所以能够记住它所遇到的抗原,是通过免疫记忆细胞来实现的。免疫记忆细胞长期生活在体内,他们等待着被激活和做出应答。
- 自我/非自我识别-获得性免疫系统能够发现不同于自身机体的微小差别并做出适当的应答。 移植排斥反应就是一个很好的例子。当一位患者进行肾脏移植后,他的免疫系统将外来的肾脏作为一种“异己成分”而发起攻击、破坏和清除。因此,移植患者一般会服用降低免疫应答的药物。1
重点:那些使正常细胞变成癌细胞的基因变化,也可以改变免疫系统对这些细胞的识别方式。
获得性免疫系统的细胞
淋巴细胞是特异性免疫应答的主要细胞,主要包括B细胞和T细胞。 所有淋巴细胞的前体在骨髓中产生。 前B细胞会留在骨髓中发育成熟,而T细胞前体则迁移到胸腺内分化成成熟(胸腺是一个位于颈部的免疫器官)。 事实上,T细胞的“T”字,是采用“胸腺”的拉丁文第一个字母来命名的(thymus)。 更详细的说:B细胞是根据鸡的一个器官(the bursa of Fabricius) 来命名的,而B细胞最早是在这个器官中被研究,人类并没有相类似的器官。
在T细胞和B细胞的发育早期,有些发展中的细胞与正常细胞蛋白发生强烈反应,他们则会从系统中除去。通过这种方式,免疫系统确保B细胞和T细胞不会杀死正常的体细胞。 如果与自身反应的T细胞和B细胞不从淋巴细胞群体中去除,则可导致自身免疫性疾病,如狼疮或类风湿性关节炎。
成熟T细胞主要分为以下两类:
- 辅助性T细胞- 这类细胞协助其他免疫细胞(包括CTL,巨噬细胞和B细胞)更有效地发挥功能。
- 细胞毒性T细胞 (CTL)-(英文名称词缀cyto是细胞的意思,词根toxic意味着他们能杀伤靶细胞) 这类细胞能杀死其他细胞,它们是细胞“刺客”,能直接杀死被识别为异常的细胞,例如被病毒或癌细胞感染的细胞。
未成熟T细胞会一直定居在淋巴结和脾脏中,直到APC找到它们并向他们递呈特定的蛋白质抗原。 一旦APC通知T细胞,体内存在表达异常蛋白质的细胞,T细胞就会发育成熟,并离开淋巴结和脾脏,进入体内循环去寻找那些异常细胞。 当T细胞发现异常细胞时,它们能够攻击并杀死这些细胞。 在病毒感染的情况下,杀死一切被感染的细胞是限制病毒的一种苛刻但有效的方法。 癌细胞也可能被细胞毒性细胞识别和消除。
B 细胞是获得性免疫应答的另一个关键组成部分。和T细胞一样,B细胞在骨髓中形成。 随后,B细胞迁移到体内发育成熟。 B细胞负责产生抗体。抗体是一种能够识别进入身体的外来物质如病毒,细菌等的蛋白质。不同的B细胞可以识别不同的靶细胞。 人体内有数百万种不同类型的B细胞,因此人体的免疫系统可以对大量不同种“外来”靶细胞作出反应。
人体的免疫系统是一个有效的监测系统,能够消除异常细胞和侵入机体的生物体。
免疫系统是怎么看待这个世界的?
我们的免疫系统不断地在机体内搜查入侵者,如细菌和病毒。免疫系统还能识别出突变的细胞,如癌细胞。这两种识别需要机体内的不同细胞相互合作,并且受到机体的严格控制。
免疫应答产生的具体步骤会根据入侵者的不同类型而略有改变。但一般来说,免疫应答是通过识别靶细胞的一小部分而产生的,这些识别部分通常是消化较大蛋白质后产生的片段。例如,机体可以通过细胞表面的蛋白质来识别那些从伤口入侵皮肤的细菌。
抗原就是这种蛋白质,能够被免疫系统识别,从而导致免疫应答的产生。抗原也可以是其他物质,如糖,脂肪等。
一些免疫细胞,包括巨噬细胞和树突状细胞,能够在细胞表面携带这些蛋白质,就像在挥舞旗帜一样!它们被称为抗原呈递细胞或APC。当抗原被呈递到T、B淋巴细胞那里,这些细胞会被激活。
每个B、T细胞各自在其细胞表面上表达一种受体分子,并且它们具有这种受体的多份拷贝。 这些受体被称为B细胞受体(BCR或免疫球蛋白)和T细胞受体(TCR)。 其中每一个受体都只能与特定的一种肽/抗原结合。 这种单一类型受体的表达确保每个淋巴细胞仅对一种抗原有特异性。 与先天免疫应答的细胞不同的是,淋巴细胞可以区分非常相似的靶分子。人体内有足够多不同多淋巴细胞能够识别超过十亿不同的肽! 如此惊人的多样性是为了确保我们一生中遇到的任何靶细胞都能够被淋巴细胞识别出。
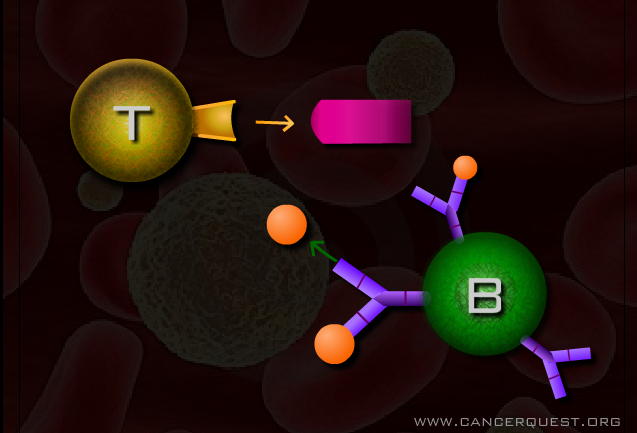
特异性免疫应答分为两部分:体液免疫和细胞免疫。 体液免疫基于抗体的产生。 抗体是一种特定的Y形蛋白,一般由B细胞产生,在血液和其他体液中循环。 当抗体遇见它对应的抗原时,会与之紧密结合并破坏或失活靶细胞。抗体的主要功能有:
- 中和毒素;
- 和病毒结合,从而防止它们进入细胞;
- 和血液中的分子结合,从而将它们清除;
- 标记非特异性免疫系统的靶标;
- 与体内的其他蛋白质一起直接杀死细菌和寄生虫。
淋巴系统
当淋巴细胞在骨髓中产生后,他们会在体内循环,然后定居在淋巴组织,包括淋巴结和脾脏。淋巴细胞在这些淋巴组织搜寻和等待他们的靶向蛋白。淋巴系统是由全身上下的血管组成。像其它循环系统一样,淋巴系统运输淋巴液、淋巴蛋白和淋巴细胞。红细胞不存在于淋巴系统中。淋巴系统和循环系统是相连的,淋巴系统从身体各部分收集液体和细胞,并通过位于颈部/肩部区域的淋巴导管将它们返回到循环系统。这些淋巴导管内的液体被称为淋巴液。
像小溪汇入河流,最终汇入海洋一样,小淋巴管内的淋巴液先汇入到大淋巴管,然后流动到淋巴结(淋巴结是一个像葡萄状的结构)。免疫系统中的许多细胞长期驻留在淋巴系统中。

淋巴系统对癌症起到重要的作用,原因如下:
- 癌细胞可以通过进入淋巴系统而扩散(转移)。
- 许多种癌症是根据是否原始肿瘤附近的淋巴结中存在癌细胞来分类或分期。由于淋巴系统遍布全身,如果癌细胞可以扩散到淋巴系统,那么他们也可能扩散到更远的地方。
免疫系统和癌症
在过去,科学家并不是很清楚是否免疫系统在预防和对抗癌症上起作用。起初,这个观点是在1957年被提出。当时的科学证据似乎只能证明免疫系统可以保护机体不受到病原体的侵害(如病毒和细菌),但是对异常体细胞如癌细胞却无能为力。在20世纪末,研究人员和医生发现,那些没有免疫系统或免疫系统非常弱的人群患癌症的风险更大。此外,研究人员发现,肿瘤中有免疫细胞的患者比没有免疫细胞的患者有更好的恢复前景。2
免疫监视(Immunosurveillance)是用于描述免疫细胞(包括T细胞)在体内移动并寻找任何异常细胞而进行作用的术语。当细胞发生突变时,它们可能对免疫细胞呈现异常,然后被机体识别为非自我或外来细胞。通过消除异常细胞,免疫系统有助于防止癌症。然而,如果细胞发生的突变能够使它们逃脱免疫系统的监视机制,它们就会变成癌细胞并继续繁殖。这个过程像是一个复杂并具有重大后果的“捉迷藏” 游戏。
在上一章节提到过,T细胞能够识别细胞表面的肽抗原。如果前癌细胞递呈异常蛋白,T细胞会将这些细胞识别为异常细胞。相反,如果免疫系统遗漏了 一些前癌细胞,这些细胞将存活并增殖形成肿瘤。
肿瘤细胞有许多方法可以逃离身体的免疫防御。许多癌症能产生抑制免疫细胞作用的化学物质。其他癌症在细胞表面上呈递抗原的方式中出现缺陷。在这种情况下,自然杀伤细胞(即NK细胞)开始发挥作用,因为他们注意到机体细胞不再呈递特定的“自我”蛋白质在细胞表面,也不再杀死异常细胞。另外,眼睛或脑中生长的肿瘤并不能被免疫细胞定期巡逻和发现。3
免疫治疗和癌症疫苗的主要目标是给免疫系统提供识别癌细胞为异常细胞的信号。如果目标达成,这个策略可以允许机体识别并破坏癌细胞 。
免疫系统和癌症的发展。
除了抗癌,免疫系统似乎还积极参与大多数(如果不是全部)癌症的发展。癌症的一个共同特征是长期炎症。炎症是免疫细胞对刺激做出反应,分泌化学物质和蛋白质的过程。刺激可以是入侵的微生物(如细菌或病毒),也可以是更微妙的物质。现在我们知道肥胖和压力都可以触发免疫系统的炎症反应。炎症可以持续很长时间,通常可达几年。这正是导致正常细胞出现问题并发展癌症的原因所在。
炎症本身是对机体有利的反应,但是癌症中的炎症就另当别论了。 其中涉及到几种不同的免疫细胞,我们会在下面讨论到一些。 科学家们正积极地研究癌症中的炎症来作为癌症预防和癌症治疗的靶向。
巨噬细胞和组织重塑
巨噬细胞是负责破坏微生物和外来物质的白细胞。 随着巨噬细胞在肿瘤的周围泛滥,它们成为肿瘤微环境的一部分。 肿瘤周围的巨噬细胞被称为肿瘤相关巨噬细胞(TAM),这种细胞有助于肿瘤生长,而不是抑制肿瘤。 巨噬细胞导致炎症,从而促进血管生长、癌细胞的增殖、侵袭、转移,以及对癌症治疗(包括化疗)的抗性。
循环单核细胞是巨噬细胞的前体,它们也在肿瘤微环境中起着作用。 通常那些攻击微生物的炎症性单核细胞(IMs)是有害的,因为它们促进炎症的发生,并产生刺激炎症的蛋白质,包括肿瘤坏死因子α(TNF-α)和白细胞介素1β(IL-1β)。 常驻单核细胞(RM)通常对病毒做出反应,并且参与组织重塑、血管生成和胶原产生。 许多癌症与炎症性单核细胞(IMs)相关。
巨噬细胞在肿瘤微环境中作用的方式有多种。 巨噬细胞分为两种:不利于肿瘤生长的巨噬细胞被称为M1,有助于肿瘤生长的巨噬细胞被称为M2。 目前,诱导M1转变为M2的因素还是未知的。 通常,M1巨噬细胞聚集在新发展的肿瘤周围,并且攻击肿瘤。 然而,随着肿瘤的发展,更多的M2巨噬细胞生成,它们促进肿瘤活动,如血管生成和转移。 肿瘤相关巨噬细胞(TAM)还可以促进局部的免疫抑制,从而防止其它免疫细胞攻击肿瘤。4, 5
骨髓衍生抑制细胞
抑制细胞是可以阻断免疫系统的免疫细胞。 一旦机体内的威胁被清除,我们需要这些细胞来减少或停止免疫系统的活动。 他们作用于抑制T细胞反应和控制巨噬细胞生产信号蛋白(细胞因子)。 在癌症和其他疾病中,这些细胞工作异常,它们阻断了对癌细胞的免疫应答。6, 7
炎症和癌症
炎症是身体对损伤因子的防御性反应。 它是一个必要的保护性过程,招募宿主免疫系统的细胞和分子到损伤部位,与驻留细胞一起去除受损和坏死的细胞和组织。 它们致力于消除致炎因子,如化学性因子、生物性因子和异物。 免疫细胞在这些区域开始修复细胞和组织。 炎症是一个涉及大量不同细胞和信号的复杂的免疫应答,它对我们的生存起着至关重要的作用。8
炎症的症状
在公元1世纪,罗马人凯尔苏斯首次提出急性炎症可以通过观察身体所呈现的四个主要症状来诊断:

1. 发红(rubor)
2. 发热(calor)
3. 肿胀(tumor)
4. 疼痛(dolor)9
几个世纪后,我们现在知道炎症有不同的表现。不显示这些身体症状的炎症被称为慢性炎症,并且可能导致人类的许多疾病。 慢性炎症在癌症的形成中起重要的作用,至少导致15%的实体瘤。10
图片来源: Klaus D. Peter, Gummersbach, Germany (Own work) [CC BY 3.0 de (http://creativecommons.org/licenses/by/3.0/de/deed.en)], via Wikimedia Commons
炎症有什么危害?
我们的免疫系统致力于攻击和消除外来入侵者,但这种防御机制,如果不加以控制,也可能是有害的。尤其当炎症过程延长时会对机体造成伤害。11 当伤口快愈合时,用于修复损伤的炎症反应和细胞再生会减弱。但是,流行病学研究显示,如果这种炎症反应和细胞再生继续持续几年,就会增加个体的癌症风险。11与癌症的许多方面一样,癌症中的炎症涉及错误的生物过程。例如。一些应该快速发生的过程持续了很长时间,或在不适当的时间发生。慢性炎症引起癌症的主要方式是通过产生损伤细胞的化学物质。这类似于武器偏差造成的意外伤害。这些化学物质被称为活性氧(ROS)和一氧化氮物质(NOS)。免疫系统的细胞(白细胞和吞噬细胞)使用他们来预防感染。12 ROS和NOS对DNA造成损伤,可以杀死侵入的生物体。如果他们攻击机体自身的细胞,就会导致永久的DNA变化,又称突变。11 免疫细胞还可以产生信号分子(细胞因子),破坏性酶(蛋白酶)和其他细胞杀伤介质(包括TNF-α和白细胞介素)。11
慢性炎症 vs 急性炎症
急性炎症(短期)和慢性炎症(长期)有许多不同之处,其中包括:
急性
- 起病急骤(在几分钟或几小时内)
- 炎症细胞浸润以中性粒细胞为主
- 对宿主组织造成轻度的损伤但可以自我修复
- 明显的局部和全身的身体症状(四个主要症状)8
慢性
- 起病缓慢(几天)
- 炎症细胞浸润以巨噬细胞(来源于单核细胞)和淋巴细胞为主
- 逐渐地对宿主组织造成严重损伤
- 微妙或不存在的身体征兆 8
最重要的是,慢性炎症与增加癌症风险有一定的联系,然而急性炎症并没有。
急性炎症
急性炎症是机体对感染的正常免疫应答,不是导致癌症的危险因素。11 它是一个普遍的由局部损伤引起的即时反应。局部损伤可以是细菌,病毒,真菌或寄生虫感染; 钝性或穿透性创伤; 组织坏死; 异物(例如碎片); 或过敏免疫反应(例如毒藤)。8
急性炎症可分为两个主要组分:血管变化和细胞事件。 在损伤发生后的几秒钟内,各种化学介质在组织中出现并导致这些变化。 血管变化包括增加血流量,增加血管通透性和内皮细胞的激活,从而帮助免疫细胞(白细胞)粘附和迁移。 细胞事件将白细胞(WBC)聚集到损伤和白细胞激活的部位,从而消除任何侵入的生物体。8 急性炎症主要涉及多形核白细胞(PMN)的白细胞亚群。 这是一种非特异性反应 - 不同类型的损伤导致相同的反应。13
慢性炎症
慢性炎症是持续存在的免疫应答,常常导致周边组织的损伤,并且这些反应可以持续多年。 慢性炎症不同于急性炎症,但是如果损伤和感染是持久的,或者正常的愈合过程受到了妨碍,急性炎症可以发展成慢性炎症。 慢性炎症可以由持续的感染、超敏反应性疾病和长期暴露于毒性物质引发。8 慢性炎症与急性炎症相反,是一种高度特异性反应,它涉及了不同的免疫细胞,主要有淋巴细胞和巨噬细胞。巨噬细胞是一种多功能细胞, 它是由单核细胞转化而成。 在炎症反应中,它作用于消除微生物和坏死组织; 启动修复; 分泌多种细胞因子(包括趋化因子、白细胞介素、肿瘤坏死因子和类花生酸); 以及与T淋巴细胞的相互作用。
慢性炎症与癌症
慢性炎症与癌症
有很多癌症与慢性炎症性病症密切相关,如以下图表1所示。

以上图片拥有使用权限。 参考文献:Kamp DW, Shacter E, Weitzman SA. Chronic inflammation and cancer: the role of the mitochondria. Oncology (Williston Park). 2011;25(5):400-13) http://www.cancernetwork.com/oncology-journal/chronic-inflammation-and-cancer-role-mitochondria
炎症性肠病(IBD)和结肠直肠癌(CRC)的发展有着最显著的关联。 炎症性肠病患者发展结肠直肠癌的机率是普通人的5-7倍。 大约4/10的溃疡性结肠炎患者在25-35年后发展结肠直肠癌(溃疡性结肠炎是一种IBD)。14
此外,证明癌症和炎症之间联系的证据还有:减弱炎症的药物也降低一些癌症的风险。研究发现,持续使用非甾体抗炎药(NSAIDs)降低发展某些癌症的风险。 NSAID是一类常见的缓解疼痛的药物,包括布洛芬,阿司匹林和萘普生。持续使用非阿司匹林非甾体类抗炎药(至少6个月)降低结肠癌风险50%,长期使用阿司匹林降低结肠癌风险40%。15 NSAID阻断引发炎症的蛋白质,称为环氧合酶(COX)。16 阿司匹林通过降低血浆中的代谢物2-羟基戊二酸(2HG)来预防癌症。17 2HG的积累与激活致癌基因MYC相关。18 这是阿司匹林预防癌症的另一种机制。此外,阿司匹林还降低前列腺癌导致死亡的风险。19 美国预防服务工作队建议:“50-59岁的成年人可以低剂量使用阿司匹林,来初次预防心血管疾病(CVD)和结肠直肠癌(CRC),因为50-59岁的成年人有10%或更高的风险会发展10年的CVD,低剂量使用阿司匹林至少10年,不会增加出血风险,预期延长寿命至少10年“。20
关联现象不一定意味着因果关系。 上述的研究主要显示了炎症和癌症之间的相关性,但并没有明确显示炎症能导致癌症。 目前,一些研究正在确定是什么机制使炎症造成癌症,这些炎症在以下章节中会讨论到。
炎症会引发癌症吗?
关于炎症和癌症之间有因果关系的想法最早出现于1836年,Rudolf Virchow提出长期的慢性炎症是癌症的起源。16 现在这个想法被广泛接受,科学家正在一点点地揭示这种关系背后的细胞和分子机制。 长期炎症性疾病通过以下方式增加癌症的风险:

1.引起持续的细胞增殖
2.产生更多的生长因子
3.引起周围细胞和蛋白质的变化,产生活化的基质
4.导致炎症免疫细胞的侵入和激活
5.产生更多的DNA损伤物质。16
因为癌症是由遗传变化引起的疾病,所以免疫细胞产生的DNA损伤性化学物质,包括反应性氧物质(ROS)和一氧化氮物质(NOS),都对癌症的发展起着至关重要的作用。ROS和NOS是可以直接引起DNA损伤的小分子化学物质(称为自由基)。如果致癌基因或肿瘤抑制因子受到损伤,那么受影响的细胞将开始不受限制的持续分裂,这是导致癌症发展的关键。
其他的一些机制更加难以捉摸。 免疫细胞产生的环氧合酶(COX-2) 能促进前列腺素(一种信号分子) 的产生,然后引发炎症。 研究发现环氧合酶有以下几个作用:
1.导致基因组的不稳定性
2.诱导BCL2的表达,从而对化疗药物-多柔比星(doxorubicin) 产生抗性。(BCL2是一种防止凋亡的癌基因)21
支持炎症和癌症之间因果关系的另一个发现是:抗炎细胞因子IL-10的缺乏能导致IBD小鼠模型的DNA突变。22
图片来源: "Virchow1" by Hanns Fechner - http://www.kunsttexte.de/download/bwt/werner.pdf Gabriele Werner, Das Bild vom Wissenschaftler - Wissenschaft im Bild, in: kunsttexte.de Seite 2. Licensed under Public Domain via Wikimedia Commons - https://commons.wikimedia.org/wiki/File:Virchow1.JPG#/media/File:Virchow1.JPG
更多有关减少慢性炎症的信息,请查看炎症预防部分。
了解有关癌基因的更多信息
了解更多有关肿瘤抑制因子
了解更多关于BCL2
了解更多关于NSAIDS, 包括阿司匹林和癌症预防
炎症的预防
炎症预防
人们的饮食和生活方式与炎症密切相关。 就饮食而言,许多食物能增加或减少的炎症的发生。 以下列表展示了一些示例,并简要地说明了它们的工作机制。 *请注意,此列表并不意味着我们推荐任何特定的食物或饮食。
研究显示具有抗炎性质的食物:

- NF-κB和STAT3信号通路的抑制
- 也表现出类似以下拮抗剂的作用:肿瘤坏死因子受体拮抗剂、血管内皮细胞生长因子受体拮抗剂、人表皮生长因子受体拮抗剂和HER2拮抗剂。24
石榴25
- 果汁和果皮具有抗氧化的性能;
- 果汁,果皮和油可以干扰肿瘤细胞的增殖,细胞周期,侵袭和血管生成。
- 特级初榨橄榄油中含有一种酚类化合物叫做oleocanthal。Oleocanthal是一种COX抑制剂;
- Oleocanthal还可以通过溶酶体膜通透性诱导癌细胞凋亡。

大豆
- 大豆中的染料木素具有抗炎性质,这种化合物是通过影响单核细胞,粒细胞和淋巴细胞来预防炎症的。
- 在小鼠中,大豆蛋白可以抑制NF-kB和AKT信号通路
- 膳食ω-3脂肪酸具有抗炎因子和免疫系统调节因子
- 较高的ω-3/ω-6-脂肪酸比例可能具有降低氧化应激的作用
- 体外研究表明大蒜可以抑制NF-kB
- 大蒜中的蒜素能减轻大鼠的炎症
生姜33
- 对小鼠有抗炎作用
植物化学物质 (出现在多种不同的植物):
黄酮类34
- 体外和小鼠 体内研究表明,紫花牡荆素(Casticin)和chrysosplenol D具有抑制炎症的作用。
类胡萝卜素35
- 研究显示类胡萝卜素具有抗氧化和抗炎的性质。
促进炎症的食物包括:
反式脂肪酸36
- 可能对肠道炎症起一定的作用。

红肉 37
- 含有一种糖分子,可能导致炎症的发生。
一些身心治疗方法能减少炎症的发生:
太极拳38
- 一些具有失眠症的乳腺癌幸存者*在连续打太极拳三个月后,发现炎症标志物IL-6和TNF明显减少。
瑜伽39
- 乳腺癌幸存者*做瑜伽之后,发现炎症标志物IL-6和TNF明显减少。
*了解有关癌症后生活的更多信息,请访问我们的Survivorship页面。
免疫系统和炎症总结
免疫系统的介绍
- 免疫系统能够区分“自我”和“非自我”,以及区分正常和异常细胞。
- 免疫系统包括两个广泛但有些重叠的机制 - 特异性免疫应答和非特异性免疫应答。
先天免疫系统
- 先天免疫系统执行非特异性免疫应答。
- 先天免疫系统由三个组分组成:
- 物理和化学屏障,如皮肤,粘膜和耳垢
- 免疫细胞,如巨噬细胞和嗜中性粒细胞
- 蛋白质,如唾液和眼泪中的酶
- 先天免疫系统识别潜在病原体的一般特征。
获得性免疫系统
- 获得性免疫系统执行特异性或适应性免疫应答。
- 获得性免疫应答在我们的一生中发展和变化。
- 获得性免疫应答对侵入的病原体具有高度的特异性。
- T细胞和B细胞是获得性免疫系统的主要细胞类型。
- 特异性免疫应答的特征如下:1)抗原特异性,2)多样性,3)免疫记忆,4)自我/非自我识别。
- 适应性免疫应答可以检测癌细胞。
获得性免疫系统的细胞
- B细胞和T细胞是淋巴细胞,他们在骨髓中产生。
- 淋巴细胞定居在淋巴组织中,如淋巴结和脾。
- 免疫系统可以识别蛋白质或其它产物,从而产生免疫应答 - 抗原。
- B细胞产生抗体,可以和病原体紧密结合,并将其杀灭 。
- T细胞分化成熟为辅助性T细胞或者细胞毒性T细胞。
免疫系统和癌症
- 免疫系统可以将突变细胞或其他异常细胞识别为外来体。
- 癌细胞能发生足够多的突变,使它们逃脱免疫系统的监视机制。
- 许多癌症产生抑制免疫细胞作用的化学信号。
- 如果一些肿瘤生长在眼睛或脑中,它们就不会被免疫细胞定期的巡逻和发现。
- 免疫治疗和癌症疫苗的主要目标是给免疫系统提供识别癌细胞为异常细胞的信号。
炎症的总结
炎症是身体对潜在损伤因子的防御性反应,它是一个必要的保护性过程,招募宿主免疫系统的细胞和分子到损伤部位,与驻留细胞一起去除受损和坏死的细胞和组织。 当炎症过程延长时,可能对机体造成伤害。
短期的急性炎症是可以通过观察身体所呈现的四个主要症状来诊断:
1. 发红
2. 发热
3. 肿胀
4. 疼痛
目前研究显示,急性炎症并不会增加癌症的风险。
长期的慢性炎症导致持续存在的免疫应答,通常导致组织损伤,并且这些反应可以持续多年。 慢性炎症不同于急性炎症,但是如果损伤和感染是持久的,或者正常的愈合过程受到了妨碍,急性炎症可以发展成慢性炎症。慢性炎症可以由持续的感染、超敏反应性疾病和长期暴露于毒性物质中引发。 研究还表明,超重或肥胖也可以引发慢性炎症的发生。40
急性和慢性炎症特点的总结
急性
- 起病急骤(在几分钟或几小时内)
- 炎症细胞浸润以中性粒细胞为主
- 对宿主组织造成轻度的损伤但可以自我修复
- 明显的局部和全身的身体症状(以上列举的四个主要症状)8
慢性
- 起病缓慢(几天)
- 炎症细胞浸润以巨噬细胞(来源于单核细胞)和淋巴细胞为主
- 对宿主组织造成中度或重度的损伤
- 微妙或不存在的身体征兆 8
- 慢性炎症与癌症风险的增加有一定的关联,它可以通过以下几种方式导致癌症:
- 引起持续的细胞增殖
- 产生更多的生长因子
- 引起周围细胞和蛋白质的变化,产生“活化的”基质
- 导致炎症免疫细胞的侵入和激活
- 产生更多的DNA损伤性物质 12
预防慢性炎症有许多方法,其中最显著之一的是避免超重或肥胖。
如果以上信息对您有帮助,请参阅我们的网站的其他链接。
- 1abcd Charles Janeway, Paul Travers, Mark Walport and Mark Schlomchik. Immunobiology. (2004) 6th Edition. Garland Publishing, NY, NY
- 2 Gavin P. Dunn, Allen T. Bruce, Hiroaki Ikeda, Lloyd Old and Robert D. Schreiber. Cancer immunoediting: from immunosurveillance to tumor escape. Nature Immunology. (2002) 3 (11): 991-998. [PUBMED]
- 3 Biagi E, Rousseau RF, Yvon E, Vigouroux S, Dotti G and Brenner MK. "Cancer vaccines: dream, reality or nightmare?" Clinical Experimental Medicine. (2002) 2:109-118 [PUBMED]
- 4 Lahmar Q, Keirsse J, Laoui D, Movahedi K, Van Overmeire E, Van Ginderachter JA. Tissue-resident versus monocyte-derived macrophages in the tumor microenvironment. Biochim Biophys Acta. 2015 Jul 2. pii: S0304-419X(15)00052-9. [Epub ahead of print] [PUBMED]
- 5 Ostuni R, Kratochvill F, Murray PJ, Natoli G. Macrophages and cancer: from mechanisms to therapeutic implications. Trends Immunol. 2015 Apr;36(4):229-39. Epub 2015 Mar 11. [PUBMED]
- 6 Gabrilovich DI, Nagaraj S. Myeloid-derived suppressor cells as regulators of the immune system. Nat Rev Immunol. 2009 Mar;9(3):162-74. [PUBMED]
- 7 Katoh H, Watanabe M. Myeloid-Derived Suppressor Cells and Therapeutic Strategies in Cancer. Mediators Inflamm. 2015;2015:159269 Epub 2015 May 19 [PUBMED]
- 8abcdefgh Kumar, Vinay, Abul K. Abbas, Jon C. Aster, and Stanley L. Robbins. "Chapter 2 Inflammation and Repair." <i>Robbins Basic Pathology</i>. 9th ed. Philadelphia, PA: Elsevier/Saunders, 2013. 29-74. Print.
- 9 Punchard NA, Whelan CJ, Adcock I. The Journal of Inflammation. J Inflamm (Lond) 2004 Sep 27;1(1):1. [PUBMED]
- 10 Ahmad A, Banerjee S, Wang Z, Kong D, Majumdar AP, Sarkar FH. Aging and inflammation: etiological culprits of cancer. Curr Aging Sci. 2009 Dec; 2(3):174-86. [PUBMED]
- 11abcde Emily Shacter and Sigmund A. Weitzman, Chronic Inflammation and Cancer, Colorectal Cancer, Oncology Journal, January 31, 2002
- 12ab Lisa M. Coussens and Zena Werb, Inflammation and Cancer, Nature 420, 860-867, December 19, 2002
- 13 Ryan GB, Majno G., Acute inflammation. A review., Am J Pathol. 1977 Jan;86(1):183-276. [PUBMED]
- 14 Kamp DW, Shacter E, Weitzman SA; Chronic inflammation and cancer: the role of the mitochondria; Oncology (Williston Park). 2011 Apr 30;25(5):400-10, 413. [PUBMED]
- 15 García-Rodríguez LA, Huerta-Alvarez C; Epidemiology. 2001 Jan;12(1):88-93; Reduced risk of colorectal cancer among long-term users of aspirin and nonaspirin nonsteroidal antiinflammatory drugs. [PUBMED]
- 16abc Lisa M. Coussens & Zena Werb. Inflammation and cancer. Nature (420). December 2002. [http://osteosarcomasupport.org/immunology/inflammation-cancer-nature-2002.pdf]
- 17 Liesenfeld DB, Botma A, Habermann N, Toth R, Weigel C, Popanda O, Klika KD, Potter JD, Lampe JW, Ulrich CM; Aspirin Reduces Plasma Concentrations of the Oncometabolite 2-Hydroxyglutarate: Results of a Randomized, Double-Blind, Crossover Trial; Cancer Epidemiol Biomarkers Prev. 2016 Jan;25(1):180-7. [PUBMED]
- 18 Terunuma A, Putluri N, Mishra P, Mathé EA, Dorsey TH, Yi M, Wallace TA, Issaq HJ, Zhou M, Killian JK, Stevenson HS, Karoly ED, Chan K, Samanta S, Prieto D, Hsu TY, Kurley SJ, Putluri V, Sonavane R, Edelman DC, Wulff J, Starks AM, Yang Y, Kittles RA, Yfantis HG, Lee DH, Ioffe OB, Schiff R, Stephens RM, Meltzer PS, Veenstra TD, Westbrook TF, Sreekumar A, Ambs S; J Clin Invest. 2014 Jan;124(1):398-412; MYC-driven accumulation of 2-hydroxyglutarate is associated with breast cancer prognosis. [PUBMED]
- 19 Assayag J, Pollak MN, Azoulay L.J Urol; 2015 Apr;193(4):1220-5; The use of aspirin and the risk of mortality in patients with prostate cancer. [PUBMED]
- 20 Bibbins-Domingo K, on behalf of the U.S. Preventive Services Task Force. Aspirin Use for the Primary Prevention of Cardiovascular Disease and Colorectal Cancer: U.S. Preventive Services Task Force Recommendation Statement. Ann Intern Med 12 April 2016
- 21 Singh B, Cook KR, Vincent L, Hall CS, Berry JA, Multani AS, Lucci A; J Surg Res. 2008 Jun 15;147(2):240-6; Cyclooxygenase-2 induces genomic instability, BCL2 expression, doxorubicin resistance, and altered cancer-initiating cell phenotype in MCF7 breast cancer cells. [PUBMED]
- 22 T SCHEININ, D M BUTLER, F SALWAY, B SCALLON, and M FELDMANN; Clin Exp Immunol. 2003 Jul; 133(1): 38¿43; Validation of the interleukin-10 knockout mouse model of colitis: antitumour necrosis factor-antibodies suppress the progression of colitis [PUBMED]
- 23 Kim JH, Gupta SC, Park B, Yadav VR, Aggarwal BB, Turmeric (Curcuma longa) inhibits inflammatory nuclear factor (NF)-¿B and NF-¿B-regulated gene products and induces death receptors leading to suppressed proliferation, induced chemosensitization, and suppressed osteoclastogenesis, Mol Nutr Food Res. 2012 Mar;56(3):454-65 [PUBMED]
- 24ab Aggarwal BB, Sundaram C, Malani N, Ichikawa H.; Curcumin: the Indian solid gold.; Adv Exp Med Biol. 2007;595:1-75. [PUBMED]
- 25 Lansky EP, Newman RA; Punica granatum (pomegranate) and its potential for prevention and treatment of inflammation and cancer; J Ethnopharmacol. 2007 Jan 19;109(2):177-206. [PUBMED]
- 26 Onica LeGendreab, Paul AS Breslincd & David A Fosterae; (-)-Oleocanthal rapidly and selectively induces cancer cell death via lysosomal membrane permeabilization; Molecular & Cellular Oncology, Volume 2, Issue 4, 2015
- 27 Lucas L, Russell A, Keast R.; Molecular mechanisms of inflammation. Anti-inflammatory benefits of virgin olive oil and the phenolic compound oleocanthal.; Curr Pharm Des. 2011;17(8):754-68. [PUBMED]
- 28 Kiecolt-Glaser JK, Epel ES, Belury MA, Andridge R, Lin J, Glaser R, Malarkey WB, Hwang BS, Blackburn E.Omega-3 fatty acids, oxidative stress, and leukocyte telomere length: A randomized controlled trial. Brain Behav Immun. 2013 Feb;28:16-24 [PUBMED]
- 29 Mori TA, Beilin LJ. Curr Atheroscler Rep. 2004 Nov;6(6):461-7. Omega-3 fatty acids and inflammation. [PUBMED]
- 30 Georgia Schäfer and Catherine H. Kaschula; The Immunomodulation and Anti-Inflammatory Effects of Garlic Organosulfur Compounds in Cancer Chemoprevention; Anticancer Agents Med Chem. 2014 Feb; 14(2): 233¿240. [PUBMED]
- 31 Li C, Lun W, Zhao X, Lei S, Guo Y, Ma J, Zhi F. Allicin alleviates inflammation of trinitrobenzenesulfonic acid-induced rats and suppresses P38 and JNK pathways in Caco-2 cells. Mediators Inflamm. 2015;2015:434692. [PUBMED]
- 32 Kiecolt-Glaser JK, Belury MA, Andridge R, Malarkey WB, Hwang BS, Glaser R; Omega-3 supplementation lowers inflammation in healthy middle-aged and older adults: a randomized controlled trial; Brain Behav Immun. 2012 Aug;26(6):988-95. [PUBMED]
- 33 Hsiang CY, Cheng HM, Lo HY, Li CC, Chou PC, Lee YC, Ho TY; J Agric Food Chem. 2015 Jul 8;63(26):6051-8; Ginger and Zingerone Ameliorate Lipopolysaccharide-Induced Acute Systemic Inflammation in Mice, Assessed by Nuclear Factor-¿B Bioluminescent Imaging. [PUBMED]
- 34 Li YJ, Guo Y, Yang Q, Weng XG, Yang Y, Wang YJ, Chen Y, Zhang D, Li Q, Liu XC, Kan XX, Chen X, Zhu XX, Kmoníèková E, Zídek Z; Toxicol Appl Pharmacol. 2015 Aug 1;286(3):151-8; Flavonoids casticin and chrysosplenol D from Artemisia annua L. inhibit inflammation in vitro and in vivo. [PUBMED]
- 35 Kaulmann A, Bohn T; Nutr Res. 2014 Nov;34(11):907-29; Carotenoids, inflammation, and oxidative stress--implications of cellular signaling pathways and relation to chronic disease prevention. [PUBMED]
- 36 Ann M. Bode and Zigang Dong; Chapter 7 The Amazing and Mighty Ginger Herbal Medicine: Biomolecular and Clinical Aspects. 2nd edition. Benzie IFF, Wachtel-Galor S, editors. Boca Raton (FL): CRC Press/Taylor & Francis; 2011.
- 37 Samraj AN, Pearce OM, Läubli H, Crittenden AN, Bergfeld AK, Banda K1 Gregg CJ, Bingman AE, Secrest P, Diaz SL, Varki NM, Varki A. A red meat-derived glycan promotes inflammation and cancer progression. Proc Natl Acad Sci U S A. 2015 Jan 13;112(2):542-7. Epub 2014 Dec 29. [PUBMED]
- 38 Michael R. Irwin,corresponding author Richard Olmstead, Elizabeth C. Breen, Tuff Witarama, Carmen Carrillo, Nina Sadeghi, Jesusa M. G. Arevalo, Jeffrey Ma, Perry Nicassio, Patricia A. Ganz, Julienne E. Bower, and Steve Cole. Tai Chi, Cellular Inflammation, and Transcriptome Dynamics in Breast Cancer Survivors With Insomnia: A Randomized Controlled Trial. J Natl Cancer Inst Monogr. 2014 Nov; 2014(50): 295-301.
- 39 Kiecolt-Glaser JK, Bennett JM, Andridge R, Peng J, Shapiro CL, Malarkey WB, Emery CF, Layman R, Mrozek EE, Glaser R. Yoga's impact on inflammation, mood, and fatigue in breast cancer survivors: a randomized controlled trial. J Clin Oncol. 2014 Apr 1;32(10):1040-9. [PUBMED]
- 40 Calle EE, Kaaks R., Overweight, obesity and cancer: epidemiological evidence and proposed mechanisms, Nat Rev Cancer. 2004 Aug;4(8):579-91 [PUBMED]
