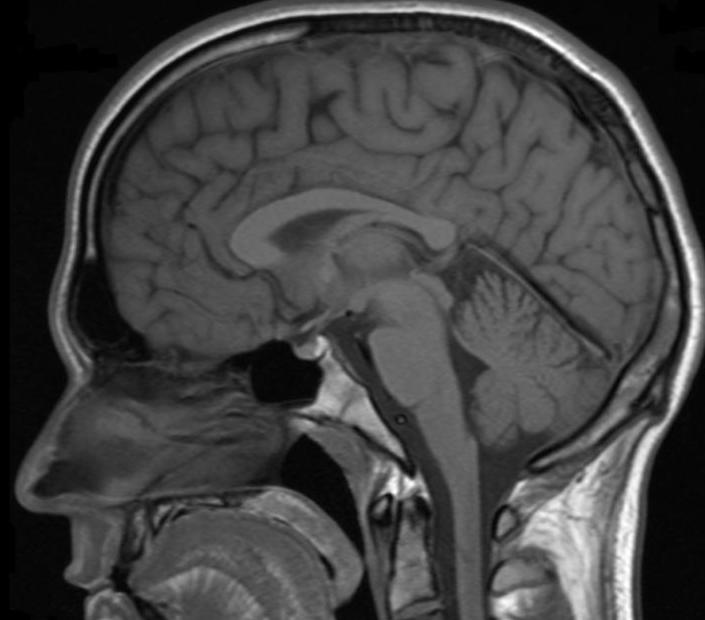
磁共振成像(MRI)是一种非侵入性的方式来查看器官,组织,骨骼和身体内的其他结构。它利用强磁场和无线电波产生人体内部图像。与X射线和CT扫描不同,MRI在不使用辐射的情况下产生人体的3D图像。医生通常使用核磁共振成像来观察身体的某些部位,这些部位很难用其他成像技术(比如x射线、超声波或计算机断层扫描)来观察。磁共振成像用于诊断许多不同类型的疾病,包括心脏病和血管疾病、中风、肌肉和骨骼(骨)疾病以及癌症。1, 2
以下是本页包含的信息列表:
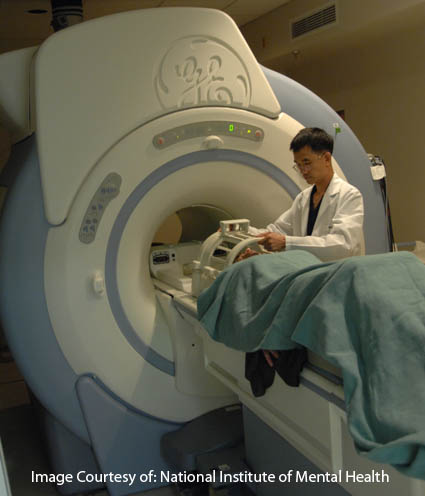
核磁共振仪器
核磁共振成像机是一种大型的圆筒形机器,里面有一块非常坚固的环形磁铁。磁铁通常是高斯测量的,核磁共振成像的磁铁可以高达20000高斯(普通冰箱的磁铁大约是10高斯)。然而,即使是20000高斯的磁铁也不会对人体有害(更强的磁铁经过测试,没有不良影响)。在此过程中,患者躺在进出机器的床上。这台机器会与一台计算机连着,该计算机用来接收来自MRI装置的信号。计算机会分析来自MRI的信号并形成病人身体的三维图像。1, 2
与x射线和CT扫描不同,MRI不使用电离辐射。相反,它使用无线电波与体内特定分子(质子,氢原子核)产生相互作用。3 在检测期间,无线电信号会反复打开和关闭。无线电波中的能量被目标区域的不同原子吸收,并反射回体外。当无线电波从患者体内的组织上反射出来时,他们产生的信号会被核磁共振成像仪检测到。这些信号被发送到核磁共振的计算机内,该计算机从线圈收集信号,并且将它们组合起来,形成一个三维图像。4
磁共振成像的准备和注意事项
核磁共振装置是一个极强的磁铁,因此患者应避免佩戴首饰和其他配件,因为它们可能会干扰机器的的磁场。下列物品不得带入检测地点:
- 珠宝、手表、信用卡和助听器(都可能损坏)
- 别针、发卡、金属拉链和类似的金属物品(可以改变拍摄的图像)
- 可拆卸的牙具
- 钢笔、小刀、眼镜1
大多数情况下,磁共振成像对植入金属物品的病人是安全的。但是,技术人员应知道患者体内是否有医疗/电子设备,包括:
- 人工心脏瓣膜
- 植入药物输注口
- 植入电子设备
- 假肢或金属关节假体
- 植入式神经刺激器
- 金属螺钉、金属板或外科缝合钉3
如果对患者体内是否存在金属有任何疑问,应进行x光检查。
纹身中使用的染料很少含有铁元素,在核磁共振成像过程中可能会发热,因此患者应与医生沟通任何问题。
在你接受核磁共振检查之前要记住的其他事情:
- 患有幽闭恐怖症或焦虑症的患者可能需要医生给予轻微的镇静剂。3
- 如果核磁共振扫描需要增强造影剂,病人应该告诉医生任何过敏状况,包括花粉热,寻麻疹,过敏性哮喘,或食物和药物过敏。5
- 如果患者有任何类型的严重健康问题,比如肾脏疾病或镰状细胞贫血,也应通知放射科医生。
- 可能怀孕的妇女可能会被要求事先提供尿样,因为核磁共振扫描对胎儿的风险尚不清楚。孕妇不应该做核磁共振检查,除非核磁共振的潜在益处大于对胎儿的潜在风险。1
- 检查前继续服用常规药物,除非医生另有指示。
那些有心脏起搏器,除颠器,或耳朵植入物的人绝对不能被扫描,应该注意不要进入核磁共振检查室,因为磁铁的强度可能会导致严重的问题。1
在核磁共振成像过程中会发生什么
在核磁共振检查中,病人被放在一张桌子上,桌子卷进核磁共振装置。在检查过程中,放射科医生和技术人员将离开MRI室,从相邻的房间进行观察。1
一次检查通常由两到六个成像“序列”组成,每个序列持续时间不到15分钟。根据需要的图像类型,患者需要进行多次扫描,从不同的角度和视角获取图像。一次核磁共振成像可以产生数百张人体图像;从左到右,从上到下,从前到后。4 当这些图像被计算机合成后,一个详细的图像被创建出来,这样放射科医生就可以看到身体内部的区域。
在某些情况下,医生可能会决定使用一种称为钆DTPA的造影剂来帮助增强MRI扫描的图像质量。这种非放射性对比剂通过强调任何可疑肿块的肿瘤样特征来提高图像的强度和清晰度。如果您有肾脏问题,请咨询您的医生关于钆基造影剂的副作用。
如果使用造影剂,将静脉(IV)线插入患者的手或手臂,这将允许放射科医生在适当的时间将对比剂直接注射到患者体内。对比剂通常会在注射部位和全身产生冷却感。患者在注射部位也可能出现一些不适。1
核磁共振检查过程
在MRI扫描过程中,患者会听到MRI装置内产生的巨大噪音,同时产生图像。患者通常可以要求耳塞来降低核磁共振的声音。一些较新的扫描仪有音乐帮助病人打发时间。他们也可能有空调并且里面有灯。3
尽管大多数患者在核磁共振成像机中的时间在30到60分钟之间,但他们可以在序列之间休息,这样就不需要一直躺着。1 在整个检查过程中,患者将能够与放射科医生和技术专家交谈,尽管他们在实际成像过程中都会离开并且到相邻房间进行观察。此外,一些设备允许亲属或者亲密朋友在检查期间靠近患者。
核磁共振通常是一个无痛的过程,不需要恢复期。偶尔,患者会出现造影剂的副作用,比如恶心和局部疼痛。极少数情况下,患者会对造影剂产生过敏反应,导致寻麻疹和眼镜瘙痒。哺乳期母亲在使用造影剂进行核磁共振扫描后,应避免哺乳36-48小时。5 有肾脏问题的人应该避免使用钆基造影剂。大多数做过核磁共振扫描的人在检查后能够立即恢复正常的活动和饮食。1
核磁共振成像结果
核磁共振成像通过放大组织间含水量和血流的差异来帮助识别肿瘤。恶性肿瘤通过血管生成自己的血管网,这使它们比周围组织有更大的血液供应。造影剂可以突出显示血管这种浓度,帮助精准找到恶性肿瘤的生长。1
未使用造影剂时,MRI可显示:
- 器官、骨骼和关节的形状、大小、外观和位置
- 一些异常生长的存在
- 炎症或感染的迹象3
当使用造影剂时,MRI可以显示:
尽管MRI很有用,但它不能总是准确区分癌症和非癌性病变。例如,MRI不能检测到微钙化,这可能是乳腺癌原发阶段的指标。4 因此,患者需要咨询医生那种筛查方式是最适合他们的。
核磁共振成像的优缺点
核磁共振的优点:
- 核磁共振成像是无创的,不使用辐射
- 核磁共振不涉及辐射
- 核磁共振造影剂不太可能产生过敏反应,当碘基物质用于x射线和CT扫描时,可能会发生过敏反应
- 核磁共振成像提供了其他成像技术无法获得的机器清晰、详细的软组织结构图像
- 核磁共振成像可以很容易地从几乎任何方位和方向创建数百个图像
- 与检查身体小部分的技术不同(如超声波或乳房X光检查),核磁共振检查可以覆盖身体的大部分
- 核磁共振可以确定癌症是否已经扩散,并帮助确定最佳治疗方法。
核磁共振的缺点:
- 核磁共振很贵 ($1000-$1500)
- 核磁共振不能发现所有的癌症(如微钙化的乳腺癌)
- 核磁共振不能区分恶性肿瘤和良性疾病(如乳腺纤维腺瘤),这可能导致假阳性结果
- 核磁共振并不痛苦,但病人必须呆在封闭的机器里,这对幽闭恐惧症的病人来说是个问题
- 患者体内未被发现的金属植入物可能会受到核磁共振装置强磁铁的影响
- 患者对造影剂产生过敏反应的可能性很小,或者在注射部位出现皮肤感染的可能性很小
- 如果患者选择在扫描时进行镇静,那么使用镇静剂药物也有轻微的风险。
肿瘤核磁共振:乳腺癌
目前正在进行研究,以探讨核磁共振作为乳腺癌检测筛查工具的益处(作为乳房X光摄影术、超声波和其他技术的配套手段)。虽然核磁共振不被推荐作为钼靶摄影的替代品,但2004年进行一项研究发现,在有遗传性癌症(家族有乳腺癌病史)的女性中,核磁共振成像在检测肿瘤方面比钼靶摄影更敏感。6
2001年的另一项早期研究发现,乳腺核磁共振能够以94%-100%的灵敏度检测早期乳腺癌。此外,在196名遗传性乳腺癌高危妇女中,核磁共振能够识别6例I期浸润性癌和1例非浸润性癌,但超声波仅检测到3例浸润性癌,钼靶检查发现2例,体检发现2例。这项研究提供的证据表明,对于携带BRCA1和BRCA2基因突变的女性,乳腺钼靶摄影在检测乳腺癌方面可能不如核磁共振敏感。7
Hartman等人在2004年进行了一项研究,他们比较了乳腺癌高遗传风险的女性的核磁共振和乳房X光检查结果。他们还发现,乳腺磁共振成像能够发现高级别导管原位癌(DCIS)和乳腺钼靶摄影遗漏的高危病变。41名妇女中有3名在核磁共振检查中发现恶性病变,而钼靶摄影检查未发现恶性病变。8这些研究表明,在一些女性中,磁共振成像是一种比乳房X光摄影更好的筛查方法。重要的是要记住,核磁共振的低特别性(在大多数研究中是50%-70%)是一个主要的缺点,因为它会导致不必要的后续程序。9
在过去的十年里,磁共振成像显著提高了图像分辨率,提高了活检潜力。因为医生们在乳腺磁共振成像方面获得了更多的经验,他们现在更善于分析这些图像。
此外,在过去,医生会怀疑病人的远处转移源于乳腺肿瘤。然而,如果医生无法通过体检或乳房X光检查发现肿瘤,患者可能不得不进行乳房切除术。核磁共振成像的高分辨率图像的可用性意味着这些原发性肿瘤更容易被发现,从而病人的乳房也可以被保存。10
- 1abcdefghijk "MRI of the Body (Chest, Abdomen, Pelvis)." Radiology Info (accessed on 01-27-08) [http://www.radiologyinfo.org/en/info.cfm?pg=bodymr&bhcp=1]
- 2ab Barentsz J, Takahashi S, Oyen W, Mus R, De Mulder P, Reznek R, Oudkerk M, and Mali W. "Commonly used imaging techniques for diagnosis and staging." Journal of Clinical Oncology. 2006 Jul 10;24(20):3234-44. [PUBMED]
- 3abcde "Imaging (Radiology) Tests." American Cancer Society (accessed on 08-03-2010) [http://www.cancer.org/docroot/PED/content/PED_2_3X_Imaging_Radiology_Tests.asp?sitearea=PED]
- 4abc Margolis D., MD, Hoffman J., MD, Herfkens R., MD, Jeffrey R., MD, Quon A., MD, and Gambhir S., MD, PhD . "Molecular imaging techniques in body imaging." Radiology. 2007 Nov;245(2):333-56. [PUBMED]
- 5abc Bellin, MF. "MR contrast agents, the old and the new." European Journal of Radiology. 2006 Dec;60(3):314-23. [PUBMED]
- 6 Kriege, M. et. al. "Efficacy of MRI and Mammography for Breast-Cancer Screening in Women with a Familial or Genetic Predisposition." N Engl J Med. 2004 Jul 29;351(5):427-37. [PUBMED]
- 7 Warner, E. et. al. "Comparison of Breast Magnetic Resonance Imaging, Mammography, and Ultrasound for Surveillance of Women at High Risk for Hereditary Breast Cancer." Journal of Clinical Oncology. 2001 Aug 1; 19(15): 3524-31. [PUBMED]
- 8 Hartman, AR. et al. "Breast magnetic resonance image screening and ductal lavage in women at high genetic risk for breast carcinoma." Cancer. 2004 Feb 1;100(3):479-89. [PUBMED]
- 9 Macura, K.J. "Patterns of Enhancement on Breast MR Images: Interpretation and Imaging Pitfalls." Radiographics. 2006 Nov-Dec;26(6):1719-34; quiz 1719. Review. [PUBMED]
- 10 Buchanan, C. L. et al. "Utility of Breast Magnetic Resonance Imaging in Patients with Occult Primary Breast Cancer." Ann Surg Oncol. 2005 Dec; 12(12): 1045-53. Epub 2005 Oct 25. [PUBMED]
